CÁNCER
DE MAMA
Las mamas o senos se
componen de grasa, tejido conectivo y glandular. En este tejido se encuentran
las glándulas productoras de leche de las que nacen unos 15 o 20 conductos mamarios,
para transportar la leche hasta el pezón, rodeado por la areola. Estos lobulillos
y conductos se encuentran en el estroma, un tejido adiposo, en el que también
están los vasos sanguíneos y linfáticos. Los tejidos mamarios están conectados,
además, con un grupo de ganglios linfáticos, localizados en la axila. Estos
ganglios son claves para el diagnóstico del cáncer de mama, puesto que las
células cancerosas se extienden a otras zonas del organismo a través del
sistema linfático. Cuando se habla de ganglio centinela se alude, precisamente,
al ganglio más cercano al lugar donde se localiza el cáncer.
SÍNTOMAS DE CÁNCER DE MAMA
Diversas investigaciones han
encontrado un grupo de factores de riesgo, o circunstancias, que hacen a una
persona más propensa para desarrollar el tumor.
Edad: el riesgo aumenta
con la edad. La mayoría de cánceres de mama se produce sobre los 50 años; a los
60 el riesgo es más elevado y resulta muy poco frecuente por debajo de los 35
años, aunque también es posible.
Sexo: las mujeres son las
más propensas a desarrollar cáncer de mama. Los hombres también pueden
sufrirlo, pero la probabilidad es de uno por cada cien mujeres.
Antecedentes familiares: las
posibilidades aumentan si una hermana, madre o hija ha sufrido esta enfermedad.
Además este riesgo se eleva si el familiar que ha padecido cáncer lo ha hecho
antes de la menopausia, o si ha afectado a los dos senos.
Haber sufrido otro cáncer:
el riesgo de cáncer de mama aumenta si se ha sufrido previamente otro cáncer,
especialmente de ovario o de colon, o un carcinoma lobular o ductal in situ
(dos tipos de tumor maligno que aparecen en los lóbulos o en los conductos
galactóforos de los senos, o conductos mamarios). Otro posible factor de riesgo
es una hiperplasia benigna, una especie de tumor no maligno, que altera el
tejido del seno.
Menopausia tardía (posterior
a los 55 años)
No haber tenido hijos, o el
primer parto a partir de los 30 años.
Factores medioambientales:
se está investigando la posible influencia de pesticidas, campos
electromagnéticos o contaminantes en agua y comida.
Estilo de vida: algunas investigaciones han hallado un posible vínculo entre el consumo de alcohol y el desarrollo de cáncer de mama.
Obesidad : A pesar de
no tener ninguna constatación científica definitiva, muchos investigadores indican
que seguir una dieta baja en grasas y rica en frutas y verduras, así como
practicar ejercicio físico de forma regular pueden ayudar a prevenir la
aparición del cáncer de mama.
Estrés: Una vida activa
hasta límites excesivos no es conveniente ni beneficiosa. Llevar una vida
estresante es nocivo para la salud y, en consecuencia, puede favorecer la
aparición de enfermedades
THS: Ciertos investigadores
indican que a partir de los 10 años con terapia hormonal sustitutiva (THS)
puede aumentar el riesgo de cáncer, mientras que otros destacan que no importa
durante cuánto tiempo se ha tomado en el pasado, puesto que el riesgo de cáncer
existe entre las que siguen la terapia hormonal, no entre las que la siguieron
en un pasado.
PREVENCIÓN
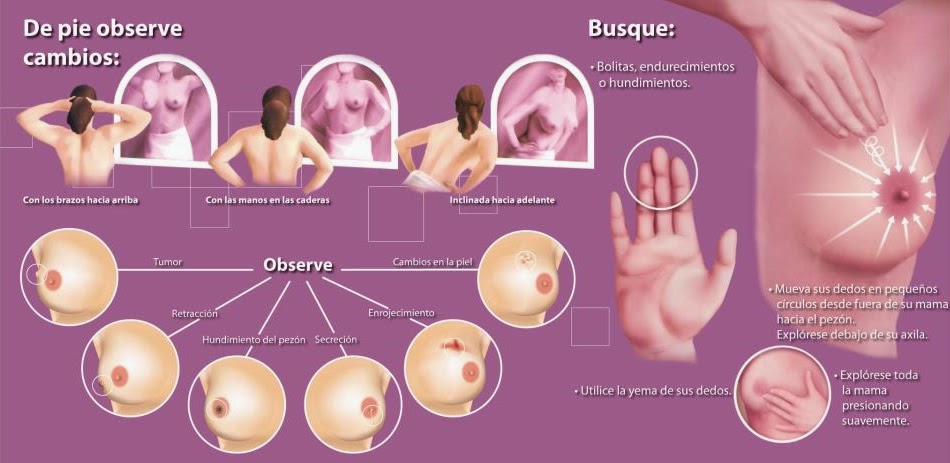
La autoexploración y las
mamografías son las herramientas más útiles para encontrar bultos sospechosos
en los pechos. En general, la técnica de la mamografía facilita la detección de
pequeños bultos, difíciles de predecir mediante la palpación de la mama. Este
tipo de prueba debe repetirse anualmente a partir de los 45 años.
TIPOS DE CÁNCER DE MAMA
No todos los bultos que
aparecen en las mamas son un síntoma de cáncer. De hecho, nueve de cada diez
bultos son benignos. Estos bultos no cancerosos pueden ser fibrosis o tumores
de tejido conectivo y glandular, o bien, quistes o bolsas llenas de líquido.
Los tumores benignos de mama (fibroadenomas) no constituyen un peligro para la
vida y suelen tener fácil tratamiento. El principal tipo de cáncer de mama es
el adenocarcinoma, que se produce en tejidos glandulares de cualquier parte del
organismo. Los tumores específicos del seno son:
Carcinoma ductal
(Localizado en los
conductos). El carcinoma ductal in situ se encuadra en los conductos mamarios o
galactóforos, a través de los cuales la leche llega hasta el pezón. Si no se
trata, puede extenderse más allá de los conductos mamarios y originar
metástasis. Por esto es muy importante detectar a tiempo su presencia, para
evitar la progresión hacia el cáncer. Esta detección sólo puede realizarse a
través de pruebas específicas, como una mamografía, puesto que el carcinoma in
situ no suele producir ningún síntoma. El carcinoma ductal invasor, o
infiltrante invade el tejido adiposo del seno, desde uno de los conductos. El
carcinoma invasor es el más frecuente de los cánceres de mama; supone
aproximadamente el 80 por ciento de todos los que se producen.
Carcinoma lobulillar o
lobular
Dentro de este tipo se
encuentra el carcinoma lobular in situ, también llamado neoplasia lobular. El
carcinoma lobular invasor sigue el mismo proceso de filtración que el carcinoma
ductal invasor hacia el tejido adiposo, pero desde los lobulillos.
Cáncer inflamatorio de mama
Menos frecuente. Se trata de
un cáncer bastante agresivo, que crece rápido. Se denomina inflamatorio porque
las células cancerosas bloquean los vasos linfáticos y esto se manifiesta en la
piel, que adquiere una apariencia gruesa y ahuecada, similar a la de una
cáscara de naranja.
Otros tipos
También poco frecuentes de
cáncer de mama son el mucinoso o coloide, en el que las células cancerosas
producen cierta mucosidad, y el medular, un tumor infiltrante, pero con mejor
pronóstico que otros cánceres invasores.
Cáncer de Paget
se propaga por la piel del
pezón y de la areola. En este tipo de cáncer, la piel del pezón y de la areola
aparece escamosa y rojiza, con ocasionales pérdidas de sangre. En ocasiones, la
enfermedad de Paget puede estar asociada con un carcinoma in situ o infiltrante.
DIAGNÓSTICOS
La mamografía es una prueba
de imagen por rayos X que detecta la presencia del tumor en la mama, antes de
que sea perceptible al tacto. Al ser el mejor método de detección, los
especialistas recomiendan que todas las mujeres se realicen esta prueba cada
año, a partir de los 50-55 años. Estas pruebas pueden completarse con otras más
específicas, para detectar la gravedad del cáncer, tales como una resonancia
magnética (RM), una ultrasonografía, o una biopsia, en la que se toma parte del
tejido afectado para analizar en el laboratorio las características de las
células cancerosas.
TRATAMIENTOS
Existen varios tipos de
tratamiento que pueden emplearse en un cáncer de mama. La terapia que se
aplique depende de muchos factores, entre los que se incluye el estadio o etapa
en que se encuentre el tumor, si hay o no metástasis, el tamaño del cáncer y
también de cómo sean las células cancerosas. Con la clasificación realizada por
los médicos se establecen el tamaño del tumor, los ganglios linfáticos
afectados y el grado de metástasis o propagación a otros órganos, si es que
hay. La más utilizada es el sistema TNM, creada por el Comité Conjunto
Americano del Cáncer. Cada letra alude a una característica, que se define con
un número:
T (tamaño), seguido de un
número del 0 al 4, se refiere al tamaño del tumor, cuanto más grande es el
cáncer, mayor es el número.
N (nódulos) , del 0 al
3, hace alusión a los ganglios linfáticos que se encuentran afectados por las
células cancerosas.
M (metástasis) seguida
de un 0 ó 1, indica si el cáncer se ha extendido (1) o no (0) a otros órganos.
En las etapas primeras del
cáncer, se recurre a la cirugía para extirpar el tumor, aunque a menudo el
abordaje quirúrgico se complementa con radioterapia para eliminar las células
tumorales que hayan podido escapar al bisturí. Si el cáncer se encuentra
diseminado en otras zonas del organismo, se emplea la quimioterapia o la
terapia hormonal. Aquí también tiene cabida la administración de radioterapia,
en zonas concretas donde se encuentren localizados grupos de células
cancerosas.
Cirugía. El tipo de
intervención quirúrgica depende de la extensión del tumor. Si el tamaño del
tumor lo permite, el cirujano puede realizar una lumpectomía, que consiste en
la extirpación de parte del tejido mamario. Con la mastectomía, en cambio, se
extirpa la mama por completo. Ambas intervenciones pueden requerir la
erradicación de los ganglios linfáticos más próximos (situados en la axila).
Radioterapia. Es un
tratamiento local, al igual que la cirugía. De hecho, en ocasiones se
administra radioterapia después de una intervención quirúrgica, para eliminar
las células cancerosas que no hayan sido extirpadas. La radioterapia es una
eleva concentración de rayos X dirigida a un punto concreto. Al aplicar este
tratamiento tras extirpar un cáncer, los médicos se aseguran de erradicar por
completo el tumor.
Quimioterapia. Junto con la
terapia hormonal, son los tratamientos más utilizados en cáncer de mama. Los
tratamientos hormonales persiguen detener la progresión del cáncer, alterando
los niveles de hormonas femeninas. En cambio, la quimioterapia erradica las
células cancerosas, destruyéndolas. Estas son las principales familias de
quimioterápicos empleados contra el cáncer de mama:
- Alquilantes: actúan sobre el ADN evitando que la célula cancerosa se reproduzca. A esta familia pertenece busulfán, cisplatino, ciclofosfamida, dacarbazina, ifosfamida, mecloretamina y melfalán.
- Antimetabolitos: interfieren en el crecimiento del ADN y del ARN celular. Se encuentran en este grupo: 5-fluoracilo, metotrexato, gemcitabina, citarabina y fludarabina.
- Antibióticos antitumorales: actúan en el ADN deteniendo la acción de ciertas enzimas causantes de la mitosis (división por la que se reproducen las células). Algunos de ellos son la bleomicina, dactinomicina, daunorubicina, doxorrubicina e idarrubicina.
- Inhibidores de la mitosis: son sustancias de origen natural que frenan la mitosis (fórmula de reproducción celular). Estos inhibidores incluyen el paclitaxel, docetaxel, etoposida, vinblastina, vincristina y vinorelbina. La quimioterapia se administra generalmente por vía intravenosa , aunque algunas veces pueden darse quimioterápicos por vía oral o incluso intramuscular. Normalmente se deja de una a cuatro semanas entre una administración y otra de quimio. Estos ciclos o cursos los establece el oncólogo según el grado de enfermedad y la tolerancia a los efectos secundarios de la quimioterapia.
- Alquilantes: actúan sobre el ADN evitando que la célula cancerosa se reproduzca. A esta familia pertenece busulfán, cisplatino, ciclofosfamida, dacarbazina, ifosfamida, mecloretamina y melfalán.
- Antimetabolitos: interfieren en el crecimiento del ADN y del ARN celular. Se encuentran en este grupo: 5-fluoracilo, metotrexato, gemcitabina, citarabina y fludarabina.
- Antibióticos antitumorales: actúan en el ADN deteniendo la acción de ciertas enzimas causantes de la mitosis (división por la que se reproducen las células). Algunos de ellos son la bleomicina, dactinomicina, daunorubicina, doxorrubicina e idarrubicina.
- Inhibidores de la mitosis: son sustancias de origen natural que frenan la mitosis (fórmula de reproducción celular). Estos inhibidores incluyen el paclitaxel, docetaxel, etoposida, vinblastina, vincristina y vinorelbina. La quimioterapia se administra generalmente por vía intravenosa , aunque algunas veces pueden darse quimioterápicos por vía oral o incluso intramuscular. Normalmente se deja de una a cuatro semanas entre una administración y otra de quimio. Estos ciclos o cursos los establece el oncólogo según el grado de enfermedad y la tolerancia a los efectos secundarios de la quimioterapia.
Terapia hormonal:
Tamoxifeno: constituye el tratamiento hormonal utilizado con más frecuencia en el cáncer de mama. Este fármaco evita la liberación de estrógenos, con el fin de que las células afectadas por el cáncer no sigan extendiéndose.
Toremifeno: al igual que el tamoxifeno, es un modulador del receptor estrógenico y parece haber demostrado eficacia en el tratamiento de ciertos tipos de cáncer de mama.
Progestágenos: estas hormonas se producen de forma natural en el organismo de las mujeres, pero sus derivados artificiales pueden ser útiles en determinados tumores de mama. Junto con los progestágenos, otras terapias hormonales pueden ser la aromatasa, los análagos de la LHRH y la somatostatina, estos últimos suelen utilizarse entre las pacientes postmenospáusicas.
Tamoxifeno: constituye el tratamiento hormonal utilizado con más frecuencia en el cáncer de mama. Este fármaco evita la liberación de estrógenos, con el fin de que las células afectadas por el cáncer no sigan extendiéndose.
Toremifeno: al igual que el tamoxifeno, es un modulador del receptor estrógenico y parece haber demostrado eficacia en el tratamiento de ciertos tipos de cáncer de mama.
Progestágenos: estas hormonas se producen de forma natural en el organismo de las mujeres, pero sus derivados artificiales pueden ser útiles en determinados tumores de mama. Junto con los progestágenos, otras terapias hormonales pueden ser la aromatasa, los análagos de la LHRH y la somatostatina, estos últimos suelen utilizarse entre las pacientes postmenospáusicas.
OTROS DATOS
Efectos secundarios del
tratamiento
Náuseas y vómitos: para
evitarlos se pueden requerir medicamentos antieméticos (contra los vómitos). El
médico le indicará no sólo los que debe tomar antes de la sesión de quimio,
sino también los que tendrá que tomar en su casa. Procure beber mucho líquido,
pues es útil frente a las náuseas. Irán remitiendo cuando pasen unos días tras
el tratamiento.
Pérdida de cabello : a
pesar de no ser un efecto grave, es motivo de angustia e insatisfacción para la
mayoría de las pacientes, pues influye en la percepción de su propia imagen.
Generalmente, la caída del cabello comienza a las dos o tres semanas del primer
ciclo de terapia, remite al finalizar el tratamiento y el pelo vuelve a crecer
a su velocidad normal.
Irritaciones en la boca :
con la quimioterapia son frecuentes las mucosistis o irritaciones bucales. Es
un trastorno más molesto que preocupante pues produce ardores en la boca. Para
reducir esta alteración se recomienda extremar la higiene bucal y emplear
cepillos de dientes con cerdas suaves, que no dañen las encías. También ayudan
los enjuagues antisépticos.
Anemia: uno de los efectos
secundarios más importantes en la quimioterapia es la reducción de la cantidad
de glóbulos rojos en sangre. La anemia se manifiesta a través del cansancio, la
debilidad y la palidez extrema. En ocasiones puede requerir una transfusión de
sangre. También puede aparecer plaquetopenia o disminución excesiva de las
plaquetas (las células sanguíneas que coagulan la sangre en caso de heridas).
Este efecto produce un aumento de los hematomas (cardenales) o sangrado en
encías y nariz.
Neutropenia: es otro de los
efectos más vigilados por los médicos debido a la gravedad. Consiste en la
reducción de los glóbulos blancos o leucocitos (las células que nos defienden
de la intrusión de elementos patógenos, como virus o bacterias). La neutropenia
favorece la aparición de infecciones (fiebre, infección de orina, dolor de
garganta). Cáncer de mama en hombres Uno de cada 100 casos de cáncer de mama se
produce en un varón.
Pese a que la frecuencia es menor que entre las mujeres, los hombres que sufren un cáncer de mama suelen tener un peor pronóstico de la enfermedad. Esta diferencia no se debe a que el tumor mamario en los hombres sea de un peor tipo, sino sencillamente a que se diagnostica bastante más tarde que entre las mujeres sobre todo por desinformación.
El riesgo de que un hombre desarrolle cáncer de mama aumenta si lo ha padecido alguien en su familia directa y también si ha sufrido el llamado síndrome de Klinefelter, una alteración por la que no se produce testosterona. Otros factores de riesgo son haber padecido enfermedades testiculares o sufrir sobrepeso. Los tratamientos que recibe un varón afectado por este tumor son los mismos que los aplicados a las mujeres.
Pese a que la frecuencia es menor que entre las mujeres, los hombres que sufren un cáncer de mama suelen tener un peor pronóstico de la enfermedad. Esta diferencia no se debe a que el tumor mamario en los hombres sea de un peor tipo, sino sencillamente a que se diagnostica bastante más tarde que entre las mujeres sobre todo por desinformación.
El riesgo de que un hombre desarrolle cáncer de mama aumenta si lo ha padecido alguien en su familia directa y también si ha sufrido el llamado síndrome de Klinefelter, una alteración por la que no se produce testosterona. Otros factores de riesgo son haber padecido enfermedades testiculares o sufrir sobrepeso. Los tratamientos que recibe un varón afectado por este tumor son los mismos que los aplicados a las mujeres.